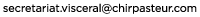Cancer du rectum
L'ablation de tout ou partie du rectum ou proctectomie s'adresse parfois à des maladies bénignes (polypes, maladies inflammatoires, endométriose) et souvent à des cancers.
Le but de l'opération est d'enlever le segment de rectum malade avec la partie la plus distale du colon.
On oppose 2 types d'interventions :
- les interventions conservatrices qui conservent le canal anal et le sphincter et qui préservent la fonction de continence et necessitent parfois la création d’un anus artificiel (ou poche) provisoire.
- les interventions non conservatrices qui suppriment l’anus en plus du rectum et qui se terminent par un anus artificiel définitif (colostomie ou « poche » définitive).
Principe

Les interventions d’ablation du rectum se font soit par coelioscopie soit par laparotomie (chirurgie ouverte) d’emblée ou en cas de difficultés (conversion).
Les interventions d’ablation du rectum peuvent nécessiter également un accès par le bas pour les tumeurs basses en particulier, afin de contrôler la marge de sécurité sous la tumeur et réaliser la suture avec le colon ou supprimer l’anus.
Un drain post opératoire est souvent laissé en place ainsi qu’une sonde vésicale.
Risques opératoires (liste non exhaustive)

Les complications précoces :
Les complications précoces sont assez fréquentes 30% des cas et peuvent être :
- une blessure des organes de voisinage (urinaires, vasculaires et génitaux)
- une occlusion intestinale traitée par aspiration digestive voire une réintervention.
- une fistule anastomotique (fuite sur la suture) qui survient en général dans les 6 premiers jours post¬opératoires avec apparition d’une infection (abcès ou péritonite) dont la gravité est limitée par la présence d’un anus artificiel. Le traitement de cette fistule peut consister en un drainage, une antibiothérapie, un arrêt de l’alimentation. Dans certain cas il peut aussi être nécessaire de réopérer pour effectuer un nettoyage, un drainage et une dérivation des matières si elle n’a pas été réalisée au départ. Dans les cas les plus sévères, un démontage de l’anastomose peut être nécessaire. La qualité de l’apport nutritionnel est déterminante dans ces situations – une désunion de la cicatrice du périnée nécessitant des soins prolongés en cas de suppression de l’anus.
- une hémorragie
- une complication de stomie (brulure cutanée, occlusion, invagination, prolapsus)
- un retard à la reprise des mictions nécessitant le maintien de la sonde vésicale.
Les complications tardives :
Elles peuvent être :
- digestives avec des selles fréquentes et impérieuses, faux besoins, fuites mineures ou majeures.
- des troubles de la miction
- des séquelles sexuelles avec des troubles soit de l’éjaculation soit de l’érection.
Hospitalisation

L’hospitalisation se fait généralement la veille de l’intervention, avec la réalisation d’un lavement. L’intervention a lieu sous anesthésie générale avec ou sans anesthésie péridurale complémentaire et dure plusieurs heures. Les premiers jours post opératoires se déroulent dans le service de soins continus et l’hospitalisation dure de 5 à 10 jours selon le type d’intervention. Une intervention en récupération rapide après chirurgie (RRAC) pourra vous être proposée par votre chirurgien.
Suivi

Un rendez vous post opératoire précoce est programmé pour vous communiquer les résultats de l’examen anatomopathologique (résultat de l’examen au microscope de la pièce opératoire et des ganglions au pourtour) en fonction duquel le patient est informé de l’éventualité d’un traitement complémentaire par chimiothérapie par exemple.
Le suivi à long terme est réalisé en alternance avec le chirurgien, le gastroentérologue et/ou le cancérologue pendant une durée minimale de 5 ans.